
Tartalom
- Tüdőrák stádium
- IV. Szakasz túlélési statisztikák
- A túlélési arányokat befolyásoló tényezők
- Egy szó Verywellből
Mivel ez a statisztika aggasztó lehet, fontos megjegyezni, hogy a IV. Stádiumú tüdőráknak nincs meghatározott menete. Számos tényező befolyásolhatja a túlélési időket, amelyek közül néhány (például a dohányzás) módosítható. Az újabb célzott terápiák és immunterápiák szintén segítenek a IV. Stádiumú rákban szenvedőknek abban, hogy hosszabb ideig éljenek kevesebb mellékhatással és jobb életminőséggel.
Hogyan diagnosztizálják a nem kissejtes tüdőrákotTüdőrák stádium
A tüdőrákot a betegség súlyosságának osztályozása céljából rendezik. A nem kissejtes tüdőrák (NSCLC) stádiumozása segít az orvosoknak a legmegfelelőbb kúra kiválasztásában a valószínű kimenetel alapján, amelyet prognózisnak neveznek.
A tüdőrák stádiumát a TNM osztályozási rendszer segítségével határozzák meg, amely három feltétel alapján kategorizálja a betegség súlyosságát:
- A primer tumor mérete és kiterjedése (T)
- A közeli nyirokcsomókban vannak-e rákos sejtek (N)
- Távoli metasztázis előfordult-e (M)
A IV. Stádiumú tüdőrák esetén mindhárom ilyen állapot bekövetkezik. Ennek ellenére a metasztázis mértéke a prognózissal együtt változhat.
Emiatt a IV. Szakasz NSCLC-t két alállomásra bontották az új TNM osztályozási rendszer 2018-as kiadásával.
- IVa stádiumú tüdőrák, amelyben a rák a mellkason terjedt és / vagy a mellkason kívüli egyik területre terjedt el
- IVb stádiumú tüdőrák, amelyben a rák több helyre is elterjedt egy vagy több távoli szervben, például az agyban, a mellékvesében, a csontban, a májban vagy a távoli nyirokcsomókban.
A IV. Stádiumú tüdőrák gyógyíthatatlan. A kezelések ezért a betegség progressziójának lassítására, a tünetek minimalizálására és az életminőség fenntartására összpontosítanak.
A tüdőrák metasztázisainak gyakori helyei
IV. Szakasz túlélési statisztikák
A IV. Stádiumú tüdőrák várható élettartamát általában ötéves túlélési arányok alkalmazásával mérik, amelyek megbecsülik az emberek százalékos arányát legalább öt évvel a kezdeti diagnózis után.
Az epidemiológusok az ötéves túlélési arányokat kétféleképpen osztályozzák. Az első megközelítés a TNM szakaszán alapul, amelyben a statisztikai túlélési időket a betegség stádiumához igazítják.
| 5 éves túlélési arány a TNM Stage-től | |
|---|---|
| Tüdőrák szakasz | 5 éves túlélési arány |
| IVa | 10% |
| IVb | Kevesebb mint 1% |
Ezzel szemben a IV. Stádiumú tüdőrák egyéves túlélési aránya 15% és 19% között van, ami azt jelenti, hogy az áttétes betegségben szenvedők 15–19% -a él legalább egy évben.
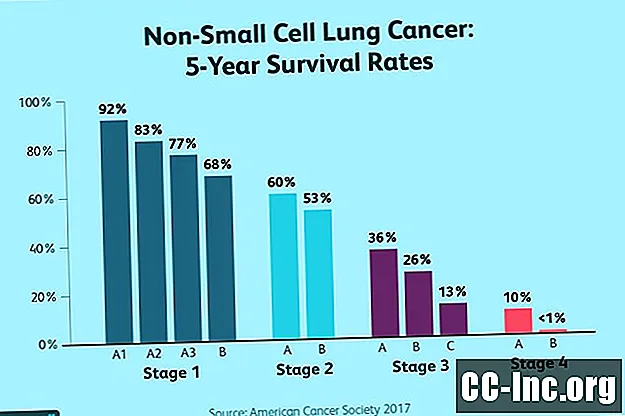
Egy második módszer a túlélési arányokat a szervezetben a rák mértéke alapján becsüli meg. Ezt a megközelítést alkalmazza a Nemzeti Rákkutató Intézet Felügyeleti, Epidemiológiai és Végeredményi (SEER) programja. A SEER rendszer a rákot három tágabb kategória egyikébe sorolja:
- Lokalizált: A rák a tüdőre korlátozódik
- Regionális: A közeli nyirokcsomókba vagy struktúrákba átterjedt rák
- Távoli: Áttétes rák
A SEER definíciója szerint a "távoli" betegség és a IV. Stádiumú rák szinonimája.
A SEER megközelítés egyik hátránya, hogy a IVa és IVb stádiumú tüdőrák egy kategóriába keveredik. Ez az általánosított megközelítés nemcsak jóval alacsonyabb ötéves túlélési becslést eredményez (5,8%), de nem tükrözi a IV. Stádiumú túlélési arányok nagy változatosságát, különösen korlátozott áttétes betegeknél.
| SEER 5 éves túlélési árak | |
|---|---|
| A diagnózis szakasza | Százalék (%) Túlélő |
| Lokalizált | 59% |
| Regionális | 31.7% |
| Távoli | 5.8% |
| Rendezetlen | 8.3% |
A túlélési arányokat befolyásoló tényezők
A túlélési arány változékonysága kiemeli a IV. Stádiumú tüdőrák egyik kulcsfontosságú realitását: nincs két egyforma betegség. Vitathatatlanul jobban, mint a betegség bármely más stádiuma, a tüdőrák IV. Stádiumának túlélését több tényező befolyásolja, amelyek közül néhány rögzített (nem módosítható), mások pedig megváltoztathatók (módosíthatók).
Hét ilyen tényező ismert, amelyek befolyásolják a túlélési időket a IV. Stádiumú NSCLC-s betegeknél.

Kor
Az idősebb életkor a tüdőrákos betegek rosszabb kimeneteléhez kapcsolódik, a stádiumtól függetlenül. Ennek oka az a tény, hogy a 70 év feletti emberek gyakran rosszabb egészségi állapotban vannak, és immunrendszerük kevésbé képes mérsékelni a daganatok növekedését.
Az idősebb kor nemcsak a betegség progresszióját befolyásolja, hanem a túlélési arányokat is. Mint ilyen, ha a diagnózisa idején 50 évesnél fiatalabb, akkor több mint kétszer nagyobb az esélye annak, hogy legalább öt évig éljen, mint egy 65 éves és idősebb.
| 5 éves túlélési arány korcsoportonként | |||
|---|---|---|---|
| A diagnózis szakasza | 50 év alatt | 50-64 éves korig | 65 és több |
| Lokalizált | 83.7% | 67.4% | 54.6% |
| Regionális | 47.7% | 36.6% | 28.3% |
| Távoli | 11% | 7% | 4.7% |
| Rendezetlen | 32.1% | 15.4% | 6% |
Szex
A férfi nem függetlenül összefügg a gyengébb eredményekkel a tüdőrákban szenvedőknél. A férfiak nemcsak nagyobb valószínűséggel kapnak tüdőrákot, mint a nők, de nagyobb valószínűséggel meghalnak is a betegség következtében. Ezek a tényezők hozzájárulnak a nők és a férfiak öt és tíz éves túlélési arányának eltéréseihez.
| A tüdőrák túlélési aránya nemek szerint | ||
|---|---|---|
| Szex | 5 éves túlélési arány | 10 éves túlélési arány |
| Nők | 19% | 11.3% |
| Férfiak | 13.8% | 7.6% |
| Átfogó | 16.2% | 9.5% |
A IV. Stádiumú rák tekintetében a férfiak is hátrányos helyzetben vannak. A nőkhöz képest a férfiak ritkábban mutatnak "kezelhető" génmutációkat, amelyek reagálnak a IV. Stádiumú betegség kezelésében alkalmazott újabb célzott terápiákra. Ennek eredményeként az ilyen gyógyszereket szedő férfiak általában alacsonyabb teljes túléléssel és progressziómentes túléléssel rendelkeznek, mint a nők.
Hogyan különbözik a tüdőrák nőknél és férfiaknálTeljesítmény állapota
A NSCLC IV stádiumú emberek hajlamosak a tünetekre. Ez azonban nem jelenti azt, hogy minden ember egyformán beteg vagy cselekvőképtelen lesz. Jelentős eltérések lehetnek a mindennapi életben való működőképességben, amelyet az orvosok teljesítményállapotnak (PS) neveztek.
Számos módja van a PS mérésének, amelyek közül a leggyakoribb az úgynevezett Keleti Szövetkezeti Onkológiai Csoport (ECOG) PS-pontszáma, amely 0 és 5 közötti skálán értékeli a PS-t. Az ECOG rendszerben a 0 pontszám azt jelenti, hogy Ön teljesen működőképes, míg az 5-es pontszám a halált jelzi.
A kutatás azt sugallja, hogy a IV. Stádiumú tüdőrákkal diagnosztizált emberek körülbelül felének "jó" PS-je lesz, amelyet 0–2 ECOG-pontszámként definiálnak. Szinte kivétel nélkül a magasabb PS-vel rendelkezők hosszabb ideig élnek túl, mint az alacsonyabb PS-vel rendelkezők.
Az ECOG PS pontszám felhasználásával a tüdőrák túlélési aránya és ideje (minden szakaszban) a következőképpen oszlik meg:
| A tüdőrák túlélése a teljesítmény állapota szerint | ||
|---|---|---|
| Teljesítmény állapota | 5 éves túlélési árak | Medián teljes túlélés |
| 0 | 45.9% | 51,5 hónap |
| 1 | 18.7% | 15,4 hónap |
| 2 | 5.8% | 6,7 hónap |
| 3 | 0% | 3,9 hónap |
| 4 | 0% | 2,4 hónap |
| 5 | Nem alkalmazható | Nem alkalmazható |
A teljesítmény állapota a IV. Stádiumú tüdőrákban szenvedők túlélését is befolyásolja. Egy 2015-ös tanulmány szerint PLoS One, a 0 ECOG-pontszám a hat hónapos túlélési arány nem kevesebb, mint 11-szeres növekedését jelenti a 4-es ECOG-ponthoz képest.
Dohányzás állapota
Soha nem késő abbahagyni a dohányzást. Még a IV. Stádiumú tüdőrákban szenvedők körében is, a cigaretta abbahagyása a kemoterápia megkezdése előtt akár hat hónappal is megnövelheti a túlélési időt - derül ki a Brazil Journal of Pneumonology. A fiatalabb, jó teljesítményállapotú és korlátozott áttétekkel rendelkező emberek nagyobb valószínűséggel részesülnek a dohányzásról való leszokásban.
Ezzel elmondva, a leszokás nem mindenki számára való. A dohányzásról való leszokás (nevezetesen a nikotin megvonása) következményei meghaladhatják az előnyöket azoknál a dohányosoknál, akik gyenge teljesítménnyel és előrehaladott IVb stádiumú betegségben szenvednek. A kilépésről szóló döntés végső soron személyes döntés, de mindig meg kell vitatni a rákkezelés megkezdése előtt.
10 ok a dohányzás abbahagyására a rákos megbetegedés utánA rák típusa és helye
Az NSCLC-nek sokféle típusa és altípusa létezik, amelyek némelyike agresszívebb, mint mások. A három leggyakoribb típus a következő:
- Tüdő adenokarcinóma, a betegség leggyakoribb formája, amely főleg a tüdő külső széleiben alakul ki
- Laphámsejtes tüdőrák, amely a tüdőrákos esetek 25-30% -át teszi ki, és főleg a légutakban fejlődik ki
- Nagysejtes tüdőrák, egy nem gyakori típusú NSCLC, amely bárhol kialakulhat a tüdőben, és agresszívebb, mint a többi típus
Ezek a tulajdonságok befolyásolhatják a túlélési időket a IV. Stádiumú NSCLC-s betegeknél. Még bizonyos NSCLC altípusok - például a bronchioloalveoláris adenokarcinoma (a légutakban lévő adenocarcinoma) és a nem bronchioloalveolaris adenocarcinoma - esetében is nagyon eltérő ötéves túlélési arány.
| Túlélési arány a IV. Stádiumú NSCLC típus szerint | ||
|---|---|---|
| Rák típusa | 1 éves túlélési arány | 5 éves túlélési arány |
| Bronchioloalveolaris adenocarcinoma | 29.1% | 4.4% |
| Nem bronchioloalveoláris adenokarcinóma | 18% | 1.5% |
| Laphámsejtes tüdőrák | 14.6% | 1.6% |
| Nagysejtes tüdőrák | 12.8% | 1.1% |
A komorbiditás jelenléte
Nagyjából négy előrehaladott tüdőrákos ember közül háromnak van egy másik krónikus egészségi állapota, amelyet társbetegségnek neveznek. Az egy vagy több komorbiditás nemcsak bonyolítja a tüdőrák kezelését, hanem jelentősen befolyásolja a túlélési időket.
Összességében a tüdőrákos betegeknél a leggyakoribb társbetegségek a krónikus obstruktív tüdőbetegség (COPD), a cukorbetegség és a pangásos szívelégtelenség (CHF). A IV. Stádiumú tüdőrákban szenvedők körében azonban kettő van, amelyek a közvetlenebbül csökkentik a túlélési időt.
| NSCLC IV. Szakasz komorbiditás és túlélés | |
|---|---|
| Komorbid állapot | Az általános túlélés csökkenése |
| Pangásos szívelégtelenség | 19% -os csökkentés |
| Agyi érrendszeri betegségek (például stroke, aneurysma vagy érrendszeri rendellenességek) | 27% -os csökkentés |
Genetikai mutációk
A IV. Stádiumú tüdő kezelése drámai módon fejlődött az elmúlt években a célzott terápiák bevezetésével. A hagyományos kemoterápiás gyógyszerekkel ellentétben ezek a gyógyszerek nem támadnak meg minden gyorsan replikálódó sejtet; ehelyett specifikus "kezelhető" mutációkkal ismerik fel és támadják meg a rákos sejteket. Emiatt kevesebb a normál sejtek károsodása és kevesebb mellékhatás.
Nem mindenkinek vannak ilyen genetikai mutációi, de ha vannak, akkor a gyógyszerek jelentősen megnövelhetik a túlélési időt. A három leggyakoribb mutáció a következő:
- EGFR mutációk, amelyek olyan célzott gyógyszerekre reagálnak, mint Iressa (gefitinib), Tarceva (erlotinib) és Gilotrif (afatinib)
- ALK átrendeződések, amelyek a Xalkori (crizotinib), a Zykadia (ceritinib) és az Alecensa (alectinib) hatására reagálnak
- ROS1 mutációk, amelyek szintén reagálnak a Xalkori (crizotinib) és a Zykadia (ceritinib), valamint a Lorbrena (lorlatinib) és a Rozlytrek (entrektinib) kezelésére
Ezeknek a gyógyszereknek a túlélési időkre gyakorolt hatása lenyűgöző volt. A 2019-ben megjelent tanulmány a Journal of Thoracic Oncology 110 embert követett IV. stádiumú NSCLC-vel 2009 és 2017 között, akiket mindegyik Xalkora-val kezelt első vonalbeli kezelésben kemoterápiás gyógyszerekkel együtt.
A kutatás szerint a Xalkori-val kezelt emberek átlagos túlélési ideje 6,8 év volt, vagyis 50% -uk 6,8 évig még életben volt. Ezzel szemben csak azoknak a 2% -a élt öt évig, akik nem kapták meg a célzott kábítószert.
Hasonló eredményeket tapasztaltak az EGFR vagy ROS1 mutációval rendelkező embereknél is, bár a kezelés hatékonysága jelentősen változhat az áttétek helyétől függően.
A tüdőrákkal végzett genetikai tesztelés szerepeEgy szó Verywellből
Bármennyire is szorongató lehet a IV. Stádiumú tüdőrák diagnózisa, fontos megjegyezni, hogy ez nem ugyanaz a betegség, mint éppen 20 évvel ezelőtt. A túlélési arány folyamatosan növekszik, és az újabb gyógyszerek már személyre szabhatják a kezelést oly módon, amire korábban nem volt példa.
Ne hagyja, hogy a túlélési statisztika elárasszon. Ehelyett tanuljon meg minél többet a te specifikus rák és az Ön számára elérhető kezelési lehetőségek.
Ha kétségei vannak a kezelési javaslatokkal kapcsolatban, ne habozzon kikérni egy második véleményt, ideális esetben az Egyesült Államok 71 Nemzeti Rákellenes Intézet által kijelölt kezelési központjának egyik szakorvosától. Nagyobb valószínűséggel állnak a jelenlegi kutatások tetején, beleértve az újabb kezelési rendeket és a gyógyszeres lehetőségeket.
A top 10 rákkórház az Egyesült Államokban